Stadio III
Che cos'è il melanoma allo stadio III?
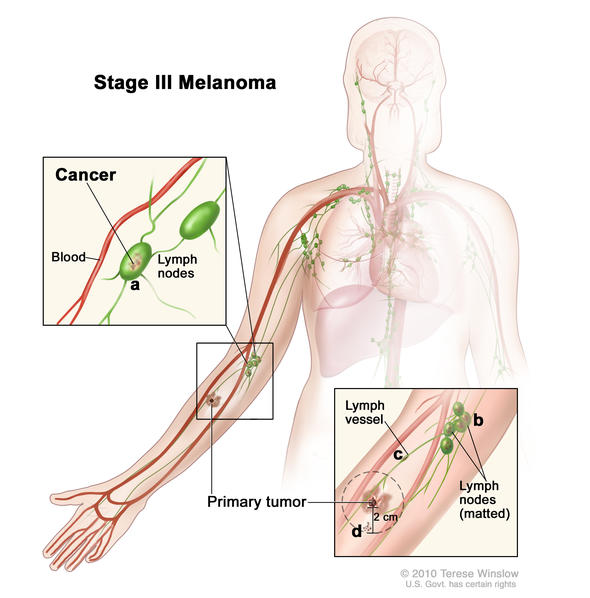
Stage I melanomi III sono tumori che si sono diffusi linfonodi regionali o hanno sviluppato depositi di malattia in transito, ma non vi è alcuna prova di distanza metastasiFase III melanoma è un melanoma regionale, il che significa che si è diffuso oltre il tumore primario tumore (locale) al più vicino linfa linfonodi, ma non in siti distanti. Ci sono quattro sottogruppi di melanoma di stadio III: IIIA, IIIB, IIIC, IIID. Lo stadio III è il melanoma invasivo.
- I sottogruppi sono IIIA, IIIB, IIIC, IIID
- Il melanoma allo stadio III è definito da quattro caratteristiche primarie
- Distinzione importante all'interno dello stadio III: se la diffusione ai linfonodi può essere rilevata microscopicamente o macroscopicamente
- Microscopicamente, detto anche clinicamente occulto = visto da patologo durante biopsia o dissezione;
- Macroscopicamente, detto anche clinicamente rilevato = visto ad occhio nudo o sentito dalla mano o visto su scansioni TC o ultrasuono
- Rischio: da intermedio ad alto per diffusione regionale o distante
Caratteristiche del melanoma allo stadio III
Il melanoma allo stadio III è definito da quattro caratteristiche:
- Profondità del tumore primario e ulcerazione
- Numero dei linfonodi a cui si è diffuso
- Se il tumore diffuso al linfonodo è clinicamente occulto o clinicamente evidente
- I tumori clinicamente occulti sono così piccoli che non sono visibili a occhio nudo. Possono essere rilevati solo tramite valutazione microscopica dopo biopsia del linfonodo sentinella o dissezione linfonodale elettiva
- I tumori clinicamente rilevati (o apparenti) possono essere percepiti durante l'esame fisico o visti a occhio nudo quando ispezionati da un chirurgo o da un patologo. Possono anche essere rilevati tramite imaging come scansioni TC ed ecografia. La loro presenza è confermata dalla dissezione dei linfonodi o quando si vede che il tumore si estende oltre il capsula del linfonodo
- Presenza di depositi tumorali al di fuori del tumore primario, indicativi di metastasi in transito, satellitari o microsatelliti.
Sottogruppi di melanoma allo stadio III
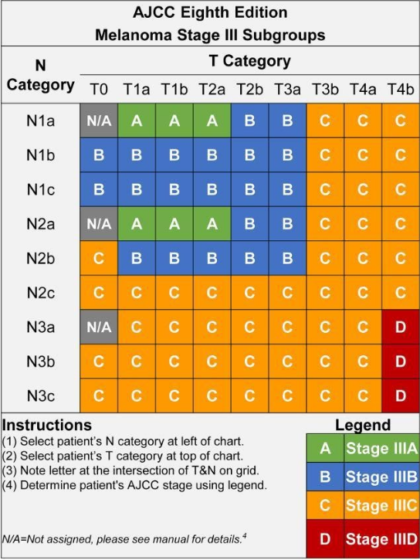
Esistono quattro sottogruppi di melanoma di stadio III (IIIA, IIIB, IIIC e IIID). I sottogruppi sono definiti dalle categorie TNM, quindi per comprendere i sottogruppi è utile comprendere le categorie TNM. La prossima sezione è piuttosto dettagliata, ma vedrai che c'è uno schema chiaro.
Categorie e sottocategorie TNM per il melanoma in stadio III
T significa tumore. Questa categoria è correlata al tuo tumore melanoma primario.
T0 significa nessuna evidenza di tumore primario.
La categoria T1 include tumori con spessore inferiore a 1.0 mm. Sottocategorie T1:
- I tumori T1a hanno uno spessore inferiore a 0.8 mm e non sono ulcerati.
- I tumori T1b hanno uno spessore inferiore a 0.8 mm e sono ulcerati; oppure hanno uno spessore compreso tra 0.8 e 1.0 mm e possono essere ulcerati o meno.
La categoria T2 include tumori di spessore superiore a 1.0 mm e fino a 2.0 mm. Sottocategorie T2:
- I tumori T2a sono più grandi di 1.0 mm e fino a 2.0 mm di spessore e non presentano ulcerazioni.
- I tumori T2b sono più grandi di 1.0 mm e fino a 2.0 mm di spessore e sono ulcerati.
La categoria T3 include tumori con uno spessore compreso tra 2.0 e 4.0 mm. Sottocategorie T3:
- I tumori T3a hanno uno spessore compreso tra 2.0 e 4.0 mm e non sono ulcerati.
- I tumori T3b hanno uno spessore compreso tra 2.0 e 4.0 mm e sono ulcerati.
La categoria T4 include tumori di spessore superiore a 4.0 mm. Sottocategorie T4:
- I tumori T4a hanno uno spessore superiore a 4.0 mm e non sono ulcerati.
- I tumori T4b hanno uno spessore superiore a 4.0 mm e sono ulcerati.
- N significa Nodo. Questa categoria è correlata alla diffusione regionale del tuo melanoma, oltre il tumore primario. La categoria N1 comprende la diffusione a un solo linfonodo; OPPURE c'è metastasi in transito, satellite o microsatellite. Sottocategorie N1:
- N1a significa che quello positivo il linfonodo era clinicamente occulto. N1b significa che un linfonodo positivo è stato clinicamente rilevato. N1c significa che nessun linfonodo era positivo, ma sono presenti metastasi in transito, satellite o microsatellite.
- N2a significa che i due o tre linfonodi positivi erano clinicamente occulti. N2b significa che i due o tre linfonodi sono stati clinicamente rilevati. N2c significa che un linfonodo era positivo, clinicamente occulto o clinicamente rilevato E sono presenti metastasi in transito, satellite o microsatellite.
La categoria N2 comprende la diffusione a due o tre linfonodi; OPPURE che ci siano metastasi in transito, satellite o microsatellite E un linfonodo positivo. Sottocategorie N2:
La categoria N3 comprende la diffusione a quattro o più linfonodi OPPURE ci sono metastasi in transito, satellite e/o microsatellite con due o più linfonodi positivi OPPURE un numero qualsiasi di ingarbugliato nodi senza o con metastasi in transito, satellite e/o microsatellite. Sottocategorie N3:- N3a significa che quattro o più linfonodi positivi erano clinicamente occulti.
- N3b significa che sono stati rilevati clinicamente quattro o più linfonodi positivi.
- N3c significa che due o più linfonodi sono risultati positivi, clinicamente occulti o clinicamente rilevati E/O sono presenti un numero qualsiasi di linfonodi aggrovigliati E sono presenti metastasi in transito, satellite e/o microsatellite.
N significa Nodo. Questa categoria è correlata alla diffusione regionale del melanoma, oltre il tumore primario.
La categoria N1 comprende la diffusione a un solo linfonodo; OPPURE vi è metastasi in transito, satellite o microsatellite. Sottocategorie N1:
- N1a significa che l'unico linfonodo positivo era clinicamente occulto.
- N1b significa che è stato rilevato clinicamente un linfonodo positivo.
- N1c significa che nessun linfonodo è positivo, ma sono presenti metastasi in transito, satellitari o microsatellite.
La categoria N2 comprende la diffusione a due o tre linfonodi; OPPURE che ci siano metastasi in transito, satellite o microsatellite E un linfonodo positivo. Sottocategorie N2:
- N2a significa che i due o tre linfonodi positivi erano clinicamente occulti.
- N2b significa che sono stati rilevati clinicamente da due a tre linfonodi.
- N2c significa che un linfonodo è positivo, clinicamente occulto o clinicamente rilevato, E sono presenti metastasi in transito, satellite o microsatellite.
La categoria N3 comprende la diffusione a quattro o più linfonodi OPPURE ci sono metastasi in transito, satellite e/o microsatellite con due o più linfonodi positivi OPPURE un numero qualsiasi di linfonodi aggrovigliati senza o con metastasi in transito, satellite e/o microsatellite. Sottocategorie N3:
- N3a significa che quattro o più linfonodi positivi erano clinicamente occulti.
- N3b significa che sono stati rilevati clinicamente quattro o più linfonodi positivi.
- N3c significa che due o più linfonodi sono risultati positivi, clinicamente occulti o clinicamente rilevati E/O sono presenti un numero qualsiasi di linfonodi aggrovigliati E sono presenti metastasi in transito, satellite e/o microsatellite.
M significa Metastasi a distanza. Il melanoma allo stadio III, per definizione, non presenta metastasi a distanza, quindi un paziente allo stadio III sarà M0, ovvero senza evidenza di metastasi a distanza.
Guarda i tuoi più recenti patologia segnala e trova il tuo punteggio TNM. (Per un'introduzione su come comprendere il tuo referto patologico, leggi qui.) Identifica i tuoi punteggi di sottocategoria T e di sottocategoria N. Quindi guarda il grafico, qui sotto, per trovare il tuo sottogruppo di Stadio. Ad esempio, se il tuo punteggio TNM è T2aN2a, significa che il tuo tumore era più grande di 1.0 mm e fino a 2.0 mm di spessore e non era ulcerato, e hai due o tre linfonodi positivi che erano clinicamente occulti. Vedrai sul grafico che saresti considerato Stadio IIIA.
Rischio: Anche dopo il trattamento chirurgico, la malattia allo stadio III presenta un rischio intermedio-alto di malattia locale ricorrenza o metastasi a distanza. Entro lo stadio III, prima il melanoma viene scoperto e trattato, migliore sarà il risultato.
Trattamenti per il melanoma allo stadio III
Il melanoma allo stadio III ha molteplici opzioni di trattamento e può includere chirurgia (Compresi linfonodo sentinella biopsia ed eventuale dissezione linfonodale di completamento), terapia neoadiuvante, terapia adiuvante, radioterapiae sperimentazioni cliniche. Probabilmente vedrai un oncologo chirurgico per i trattamenti correlati all'intervento chirurgico e un oncologo medico per i trattamenti farmacologici. Se hai dei trattamenti di radioterapia, vedrai un oncologo radioterapico.
È importante sapere se tutto il melanoma allo stadio III è stato completamente rimosso chirurgicamente (noto come "stadio III resecato") o se non è stato possibile rimuovere tutto il melanoma (noto come "stadio III non resecabile"). Questi due tipi di melanoma allo stadio III vengono trattati in modo molto diverso. I pazienti allo stadio III non resecabile vengono trattati in modo simile ai pazienti con melanoma allo stadio IV. Leggi di più sul melanoma allo stadio IV.
Ordine del trattamento
I pazienti affetti da melanoma spesso ricevono più di un tipo di trattamento e per descrivere l'ordine dei trattamenti somministrati vengono utilizzati determinati termini. Neo-adiuvante il trattamento è ciò che viene somministrato prima del trattamento primario (nel melanoma, il trattamento primario è generalmente un intervento chirurgico) per ridurre i tumori. Per i pazienti in stadio III, il trattamento neoadiuvante viene somministrato principalmente in studi clinici. Primario il trattamento è il trattamento principale per rimuovere cancro. adiuvante il trattamento viene somministrato dopo il trattamento primario per uccidere eventuali cellule cancerose rimanenti. Le terapie adiuvanti approvate dalla FDA per lo stadio III sono elencate di seguito.
Chirurgia
Il trattamento standard per tutti i melanomi primari è un intervento chirurgico chiamato ampia escissione localeLo scopo dell'intervento è quello di rimuovere qualsiasi residuo di cancro dopo la biopsia del tumore primario.
In un ampio locale escissione, il chirurgo rimuove qualsiasi tumore rimanente dal sito della biopsia, l'intervento chirurgico margine (un'area circostante di aspetto normale pelle) e il tessuto sottocutaneo sottostante, per accertarsi che l'intero tumore sia stato rimosso.
La larghezza del margine preso dipende dal spessore del tumore primario. Le linee guida per il margine chirurgico adottate e raccomandate dal National Comprehensive Cancer Network (NCCN) per l'ampia escissione locale del melanoma primario vanno da 0.5 cm a 2 cm:
| Spessore del tumore | Margine chirurgico |
|---|---|
| Sul posto | 0.5-1.0 cm |
| Inferiore o uguale a 1 mm | 1.0 cm |
| Maggiore di 1.0 mm a 2.0 mm | 1.0-2.0 cm |
| Maggiore di 2.0-4.0 mm | 2.0 cm |
| Maggiore di 4.0 mm | 2.0 cm |
Biopsia del linfonodo sentinella (SLNB)
La biopsia del linfonodo sentinella viene generalmente eseguita per determinare se i linfonodi più vicini al tumore primario sono cancerosi, in altre parole, per determinare se il tumore è allo stadio III. Se è già stato diagnosticato un melanoma allo stadio III, una SLNB è in genere consigliata solo quando si sospetta che possa esserci un melanoma in un altro bacino linfonodale.
I risultati della biopsia guideranno il corso del trattamento.
Dissezione linfonodale
Quando vengono individuati linfonodi cancerosi tramite SLNB, potrebbe essere raccomandato un intervento chirurgico aggiuntivo chiamato dissezione linfonodale di completamento (CLND) per rimuovere i linfonodi rimanenti dall'area. In passato, la CLND veniva eseguita in modo abbastanza routinario dopo una SLNB positiva, ma in uno studio recente su oltre 1900 pazienti è stato stabilito che la dissezione linfonodale di completamento (CLND) non prolunga la sopravvivenza. Il medico potrebbe discutere con te della CLND se la tua SLNB ha trovato uno o più linfonodi positivi.
L'intervento chirurgico per rimuovere tutti i linfonodi dell'area viene preso in considerazione anche quando si notano linfonodi all'esame o diversi linfonodi ingrossati vengono notati all'imaging. In questo caso, l'intervento chirurgico è chiamato dissezione linfonodale terapeutica (TLND)Viene eseguito per arrestare eventualmente la diffusione della malattia in siti distanti.
Terapia adiuvante
Adiuvante significa aiuto o assistenza, e terapia adiuvante è il termine utilizzato per indicare il trattamento somministrato dopo il trattamento primario (intervento chirurgico) per rimuovere il melanoma. Trattamento sistemico è spesso raccomandato come trattamento adiuvante per il melanoma di stadio III. Queste terapie sistemiche vengono somministrate tramite pillola o infusione e entrano nel flusso sanguigno nel tentativo di raggiungere e distruggere eventuali cellule cancerose rimanenti nel corpo.
Di seguito sono riportate le opzioni di terapia adiuvante approvate dalla FDA per i pazienti in stadio III con melanoma resecato, ovvero il melanoma è stato completamente rimosso chirurgicamente:
IMMUNOTERAPIE AD AGENTE SINGOLO
OPDIVO (nivolumab)
Missione: Meraviglioso è un anticorpo monoclonale umanizzato. È progettato per bloccare un bersaglio cellulare noto come PD-1, che si traduce in un'azione antitumorale risposta immunitaria.
Come funziona: Meraviglioso è un anticorpo monoclonale umanizzato che agisce aumentando la capacità del sistema immunitario dell'organismo di combattere il melanoma avanzato. Opdivo blocca l'interazione tra PD-1 e i suoi ligandi PD-L1 e PD-L2, rilasciando l'inibizione mediata dal pathway PD-1 del risposta immunitaria, compresa la risposta immunitaria antitumorale.
Quali pazienti: Opdivo è approvato per i pazienti in stadio III con coinvolgimento dei linfonodi sottoposti a un trattamento completo resezione o pazienti con melanoma allo stadio IV.
Come viene somministrato: Ai pazienti in stadio III viene somministrato Opdivo per via endovenosa, con ogni dose da 240 mg somministrata in un periodo di 30 minuti ogni 2 settimane o 480 dosi somministrate in un periodo di 60 minuti ogni 4 settimane, fino alla recidiva della malattia o a effetti collaterali inaccettabili per un massimo di 1 anno. Viene somministrato in una clinica ambulatoriale e non richiede il ricovero ospedaliero.
Ai pazienti in stadio IV viene somministrato Opdivo per via endovenosa, con ogni dose da 240 mg somministrata in un periodo di 30 minuti ogni 2 settimane o 480 dosi somministrate in un periodo di 60 minuti ogni 4 settimane, fino alla progressione della malattia o a effetti collaterali inaccettabili. Viene somministrato in una clinica ambulatoriale e non richiede il ricovero ospedaliero.
Efficacia: Pazienti in stadio III: In una fase III sperimentazione clinica, i pazienti trattati con Opdivo hanno avuto una riduzione del 35% del rischio di recidiva o morte rispetto a quelli che hanno ricevuto Yevoy.
Pazienti in stadio IV: in uno studio clinico di fase III, i pazienti trattati con Opdivo hanno avuto una riduzione del 45% del rischio di progressione della malattia rispetto a quelli che hanno ricevuto YevoyAl follow-up di 5 anni, il tasso di sopravvivenza complessivo era del 44%.
Effetti collaterali: Sebbene non sia comune, Opdivo può causare l'attacco del sistema immunitario a organi e tessuti normali in molte aree del corpo e può influenzare il modo in cui funzionano. Questi problemi possono talvolta diventare gravi o pericolosi per la vita.
Consigli : Chiama o consulta immediatamente il tuo medico se sviluppi uno qualsiasi dei sintomi dei seguenti problemi o se questi sintomi peggiorano:
Problemi polmonari (polmonite). I sintomi della polmonite possono includere:
- Tosse nuova o in peggioramento
- Dolore al petto
- Fiato corto
Problemi intestinali (colite) che possono causare lacerazioni o buchi nell'intestino. I segni e i sintomi della colite possono includere:
- Diarrea (feci molli) o più movimenti intestinali del solito
- Sangue nelle feci o feci scure, catramose e appiccicose
- Grave dolore o dolorabilità nella zona dello stomaco (addome)
Problemi al fegato (epatite). I segni e i sintomi dell'epatite possono includere:
- Ingiallimento della pelle o del bianco degli occhi
- Grave nausea o vomito
- Dolore nella parte destra dell'addome
- Sonnolenza
- Urina scura (color tè)
- Sanguinamento o livido più facilmente del normale
- Sentirsi meno affamato del solito
Problemi renali, tra cui nefrite e insufficienza renale. I segnali di problemi renali possono includere:
- Diminuzione della quantità di urina
- Sangue nelle tue urine
- Gonfiore alle caviglie
- Perdita di appetito
Problemi alle ghiandole ormonali (in particolare tiroide, pituitaria e ghiandole). Segnali e sintomi che indicano che le ghiandole ormonali non funzionano correttamente possono includere:
- Mal di testa che non passa o mal di testa insoliti
- Estrema stanchezza
- Aumento o perdita di peso
- Cambiamenti nell'umore o nel comportamento, come diminuzione del desiderio sessuale, irritabilità o smemoratezza
- Vertigini o svenimenti
- Perdita dei capelli
- Sentire freddo
- Costipazione
- La voce diventa più profonda
Problemi in altri organi. I segnali di questi problemi includono:
- Eruzione cutanea
- Cambiamenti nella vista
- Dolori muscolari o articolari gravi o persistenti
- Grave debolezza muscolare
- La reazione avversa più comune (segnalata in almeno il 20% dei pazienti) è stata l'eruzione cutanea.
Assistenza al paziente: 1-800-861-0048 (orario: 8:8 - XNUMX:XNUMX est.) oppure www.bmsaccesssupport.com
YERVOY (ipilimumab)
Missione: Yervoy è un anticorpo monoclonale anti-CTLA-4. È progettato per ripristinare e rafforzare il sistema immunitario supportando l'attivazione e la proliferazione di Cellule T, un componente critico del sistema immunitario. Supportando Cellule T, Yervoy aiuta a sostenere una risposta immunitaria attiva per combattere le cellule cancerose. Nei pazienti in stadio III, aiuta a ridurre il rischio che il melanoma si ripresenti dopo l'intervento chirurgico.
Come funziona: Yervoy è un anticorpo monoclonale umano progettato per bloccare l'attività di una molecola chiamata CTLA-4, un le proteine che normalmente aiuta a tenere sotto controllo le cellule del sistema immunitario, chiamate cellule T. Quando Yervoy blocca CTLA-4, il farmaco "toglie i freni al sistema immunitario" e consente alle cellule T di attivarsi e proliferare per attaccare le cellule del melanoma.
Quali pazienti: Yervoy è approvato per i pazienti con melanoma in stadio III o IV.
Come viene dato: Yervoy viene somministrato per via endovenosa. Viene somministrato in una clinica ambulatoriale e non richiede il ricovero ospedaliero. Per il melanoma adiuvante: 10 mg/kg vengono somministrati in 90 minuti ogni 3 settimane per 4 dosi, seguite da 10 mg/kg ogni 12 settimane fino a 3 anni o fino a recidiva della malattia documentata o tossicità inaccettabile. Per il melanoma non resecabile o metastatico: 3 mg/kg vengono somministrati per via endovenosa in 90 minuti ogni 3 settimane per un totale di 4 dosi.
Efficacia: In un ampio studio clinico, i pazienti in stadio IV trattati con Yervoy più GP100, un vaccino peptidico, ha mostrato un miglioramento significativo nella sopravvivenza complessiva rispetto a coloro che hanno ricevuto solo GP100. Sono stati osservati tassi di sopravvivenza stimati più elevati a un anno (46% vs. 25%) e a due anni (24% vs. 14%). Yervoy ha migliorato la sopravvivenza mediana complessiva di quattro mesi.
In un'analisi del 2013 dei dati raccolti da 12 studi prospettici e retrospettivi di 1861 pazienti, è stato dimostrato che la sopravvivenza complessiva mediana per i pazienti trattati con Yervoy era di 11.4 mesi. Tra questi pazienti, il 22% era ancora vivo dopo tre anni. Non ci sono stati decessi tra i pazienti sopravvissuti oltre i sette anni, momento in cui il tasso di sopravvivenza complessiva era del 17%.
In un ampio studio clinico, i pazienti con melanoma in stadio III hanno ricevuto Yervoy o un placebo dopo la completa rimozione chirurgica del melanoma. A un follow-up mediano di 5.3 anni, la sopravvivenza complessiva a 5 anni per i pazienti trattati con Yervoy è stata del 65.4% rispetto al 54.4% per i pazienti trattati con placeboIl trattamento con Yervoy ha ridotto il rischio di morte del 28%.
Effetti collaterali: Poiché Yervoy rende le cellule T più reattive a molti stimoli (non solo alle cellule tumorali), il farmaco può causare potenti autoimmune reazioni in cui il sistema immunitario attacca le cellule normali del corpo. Il 15% dei pazienti ha riportato autoimmune Negli studi su Yervoy si sono verificate reazioni classificate come gravi e alcuni decessi.
La colite (infiammazione del colon) si verifica in circa il 12% dei pazienti. Nel 5% dei pazienti i sintomi sono moderati, mentre nel 7% dei pazienti i sintomi possono essere gravi o pericolosi per la vita, causando la morte in meno dell'1% dei casi. I segni e i sintomi della colite sono:
- diarrea (feci molli) o più movimenti intestinali del solito
- sangue nelle feci o feci scure, catramose e appiccicose
- dolore allo stomaco (dolore addominale) o dolorabilità
Consigli : Se si sviluppa diarrea, si dovrebbe chiamare immediatamente il medico. Se non si riesce a raggiungere il medico, recarsi al pronto soccorso più vicino. Per la maggior parte dei pazienti, se individuata precocemente, la diarrea può essere tenuta sotto controllo entro pochi giorni.
Epatite: un'infiammazione del fegato che si verifica in meno del 5%-10% dei casi, ma può portare a insufficienza epatica. Poiché raramente presenta sintomi, è importante che la funzionalità epatica venga testata prima di iniziare Yervoy e durante il trattamento, per identificare qualsiasi aumento degli enzimi epatici. I segni e i sintomi dell'epatite possono includere:
- ingiallimento della pelle o del bianco degli occhi
- urine scure (color tè)
- nausea o vomito
- dolore nella parte destra dello stomaco
- sanguinamento o lividi più facilmente del normale
Consigli : Prima di ogni dose di Yervoy, è necessario effettuare un esame del sangue per verificare la funzionalità epatica.
Pelle/Tossicità/Eruzione cutanea: si verifica in circa il 50% dei pazienti. In genere, si tratta di un'eruzione cutanea che va e viene senza prurito. Tuttavia, può presentarsi come una reazione cutanea più grave (epidermolisi necrotica tossica). I segni e i sintomi di una grave reazione cutanea sono:
- eruzione cutanea con o senza prurito
- piaghe in bocca
- vesciche e/o desquamazioni cutanee
Infiammazione delle ghiandole ormonali: disfunzione delle ghiandole pituitaria, surrenale o tiroidea, che si verifica in meno del 10% dei casi. I segni e i sintomi che indicano che le tue ghiandole non funzionano correttamente includono:
- mal di testa persistenti o insoliti
- insolita lentezza, sensazione di freddo costante o aumento di peso
- cambiamenti di umore o comportamento come diminuzione del desiderio sessuale, irritabilità o smemoratezza
vertigini o svenimento
Consigli : Il modo più comune per determinare l'infiammazione delle ghiandole ormonali è tramite analisi del sangue. Il medico dovrebbe monitorare questo a intervalli regolari. Se si ha un problema preesistente alla tiroide prima di iniziare questo medicinale, è ancora più importante controllare le conte del sangue e informare il medico in modo che questo possa essere monitorato in sicurezza.
Altri effetti collaterali:
Infiammazione dei nervi: può portare alla paralisi. I sintomi dei problemi ai nervi possono includere:
- debolezza insolita di gambe, braccia o viso
- intorpidimento o formicolio alle mani o ai piedi
Infiammazione degli occhi: i sintomi possono includere:
- visione offuscata, visione doppia o altri problemi di vista
- dolore o arrossamento degli occhi
Effetti collaterali più comuni:
Gli effetti collaterali più comuni di YERVOY includono: stanchezza, diarrea, prurito, eruzione cutanea, mal di testa, perdita di peso e nausea.
Consigli : Le donne in gravidanza non devono assumere Yervoy perché potrebbe danneggiare il feto in via di sviluppo.
Sostegno finanziario: CLICCA QUI
Programma YES: CLICCA QUI
Strategia di valutazione e mitigazione del rischio (programma REMS): CLICCA QUI
Terapie Combinate
Yevoy (ipilimumab), Chiavetruda (pembrolizumab), Meraviglioso (nivolumab) sono immunoterapie, trattamenti progettati per potenziare la sistema immunitario per combattere il ritorno del melanoma.
Le terapie mirate e le combinazioni di terapie mirate funzionano bloccando la funzione della proteina BRAF mutata. Le terapie mirate sono disponibili solo per coloro che hanno la proteina BRAF mutazione nei loro tumori.
Esistono molteplici opzioni di trattamento di stadio III. AIM at Melanoma ha scritto una guida per aiutarti a comprendere le opzioni disponibili e come soppesare tali opzioni con il tuo oncologia team. Consigliamo a tutti i pazienti in stadio III di leggere questa guida.
Come accennato in precedenza, i pazienti con melanoma non resecabile allo stadio III, ovvero che non è stato possibile rimuovere tutto il melanoma, vengono trattati in modo simile ai pazienti con melanoma allo stadio IV. Per scoprire quali opzioni di trattamento sono disponibili per il melanoma non resecabile allo stadio III leggi qui.
Trials Clinici
Gli studi clinici sono studi di ricerca per valutare nuove terapie e migliorare la cura del cancro. Questi studi sono responsabili della maggior parte dei progressi nella prevenzione, diagnosi e trattamento del cancro. Potresti essere idoneo a partecipare a uno studio clinico. Diversi trattamenti per il melanoma allo stadio IV sono attualmente in fase di sperimentazione in studi clinici per lo stadio III. A volte lo studio valuta un nuovo farmaco o una nuova combinazione di farmaci; a volte lo studio valuta un dosaggio o un programma di dosaggio diverso per un farmaco esistente. Altri studi valutano trattamenti neoadiuvanti per il melanoma allo stadio III.
Per saperne di più sulle sperimentazioni cliniche
Radioterapia
Nei pazienti con linfonodi cancerosi multipli o di grandi dimensioni, la radioterapia può essere utilizzata dopo l'intervento chirurgico per impedire che i tumori si ripresentino in quella sede, ma la radioterapia non influisce sulla sopravvivenza o sulla diffusione dei tumori in altre sedi.
Per saperne di più sulla radioterapia
Cosa chiedere al medico sul melanoma allo stadio III
Quando il tuo medico ti dice che hai un melanoma allo stadio III, può essere spaventoso e travolgente. Ma è importante usare il tempo con tutti i tuoi dottori per imparare il più possibile sul tuo cancro. I tuoi dottori ti forniranno informazioni importanti sulla tua diagnosi, prognosie opzioni di trattamento.
Spesso è utile portare un amico o un familiare con te agli appuntamenti dal medico. Questa persona può offrire supporto morale, fare domande e prendere appunti.
Le domande che seguono sono quelle che potresti voler porre ai tuoi dottori. Alcune delle domande sono per il tuo medico oncologo, alcuni sono per il tuo chirurgo oncologo e altri per il tuo dermatologoRicorda, è SEMPRE giusto chiedere al tuo medico di ripetere o chiarire qualcosa che ha detto in modo che tu possa capirlo meglio. Potresti trovare utile stampare queste domande e portarle con te al tuo prossimo appuntamento.
Domande da porre al medico
Per scaricare e stampare un PDF di Domande da porre al tuo medico

